基礎研究部門
「腎臓病患者さんの福祉向上」をモットーに、臨床に還元できるオリジナリティの高い基礎研究を目指す。
慢性腎臓病(CKD)は、国民の8人に1人が罹患している国民病です。また、人口の高齢化に伴って、手術、造影剤、薬剤による医原性の急性腎臓病(AKI)も増えています。腎臓病は、進行すると末期腎不全に到り、透析療法や移植が必要となるだけでなく、心血管疾患発症の独立した危険因子でもあります。
しかし、一度悪化してしまった腎臓病に対する治療法は限られています。このため、悪化の可能性が高い方を早期に見つけ(テーマ1)、様々な病因に応じた適切な治療(テーマ2)を行うことが重要と考えます。また、CKDは、身体機能を低下させる疾患であることが分かってきました。身体機能の低下は、健康寿命を低下させるとともに、生命予後の悪化にもつながりますので、身体機能にも目を向けたCKD対策が必要となります。身体機能を維持するためには、習慣的な運動が効果的ですが、最近、運動が、筋力や筋量を増加させることだけでなく、腎臓病の進行を抑制する事が報告されています。
私たちの検討においても、骨格筋と腎臓に連関がある可能性が示されており(Tanabe J, et al, J Diabetes Res. 2020:7614035, 2020)、運動が腎臓病の進行を抑制する機序を解明し(テーマ3)、腎臓病に効果的な運動療法の確立が求められています。
私たちは、現在、下記のテーマで、腎臓病患者さんの福祉向上を目指し研究を行っています。
テーマ1:腎臓病の早期発見に有用な検査法の確立
私たちは、腎臓病の早期発見に有用な検査(尿L型脂肪酸結合蛋白, L-FABP)を企業と共同で見出し、その結果、尿L-FABPの測定は、慢性腎臓病、急性腎障害を対象に保険診療で実施できます(2011年保険収載済)。
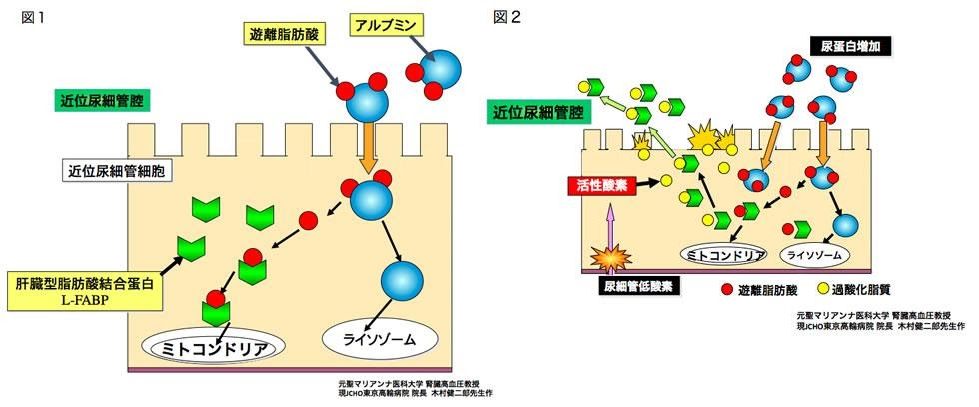
私たちは、腎臓病の早期発見に有用な検査(尿L型脂肪酸結合蛋白, L-FABP)を企業と共同で見出し、その結果、尿L-FABPの測定は、慢性腎臓病、急性腎障害を対象に保険診療で実施できます(2011年保険収載済)。L-FABPという蛋白は、ヒト腎臓の近位尿細管に発現しており、細胞内の脂肪酸と結合し、それをミトコンドリアやペルオキシソームといった脂肪酸代謝が行われる細胞内小器官へ運ぶキャリア蛋白です(図1)。このL-FABPは、腎疾患を進行させる様々なストレス(蛋白尿、高血圧、糖尿病、虚血、腎毒性のある薬物)が腎臓に負荷されると、その程度に応じて、腎臓での発現が増加し、尿中への排泄が増加する蛋白です(図2)。私たちは、尿へ排泄されるL-FABPを測定する方法を開発し、その臨床的有用性を検討してきました。2012年厚労省難治性疾患等克服研究事業(糖尿病性腎症ならびに腎硬化症の診断水準向上と重症化防止に向けた調査・研究)では、尿中L-FABPの上昇が、腎疾患進行の独立した悪化因子であることを明らかにしました(Matsui K, et al, Clin Exp Nephrol. 20;195-203, 2016. )。尿中L-FABPの他の検査法と異なる特筆すべき点は、尿中L-FABPが、腎臓内の血流程度を反映できることです。私たちは、糖尿病性腎臓病モデル動物を使用し、明治大学の小野教授らの作製した拡散分光法により明らかにしました (Tanabe J, et al. Kidney Blood Pressure Res. 44: 1476-1492, 2019)。腎疾患治療薬の候補薬剤が見つかった際には、尿中L-FABPを指標に、臨床試験を行うことで、より詳細に腎病態を把握できる可能性があります。
現在、さらなる尿中L-FABPの有用性を明らかにするべく、研究を行っております。
テーマ2:腎臓病の進行抑制対策の確立
腎臓病には、様々な病因がありますが、私たちは、①急性腎障害(AKI)から慢性腎臓病(CKD)への移行抑制対策、②糖尿病性腎臓病の進行抑制対策の確立を目指しております。下記に2020年、2021年の成果を紹介いたします。
①急性腎障害(AKI)から慢性腎臓病(CKD)への移行抑制
急激に腎機能が低下する急性腎障害(AKI)は、腎機能が回復しても、その後慢性腎臓病(CKD)になる可能性があります。そのため、AKIからCKDへの移行を抑制する対策が求められます。私たちは、CKD治療薬として広く推奨されているアンジオテンシンII受容体拮抗薬(ARB)が、AKIからCKDへの移行を抑制する可能性について、アンジオテンシンII受容体欠損(KO)マウスを使用しました。
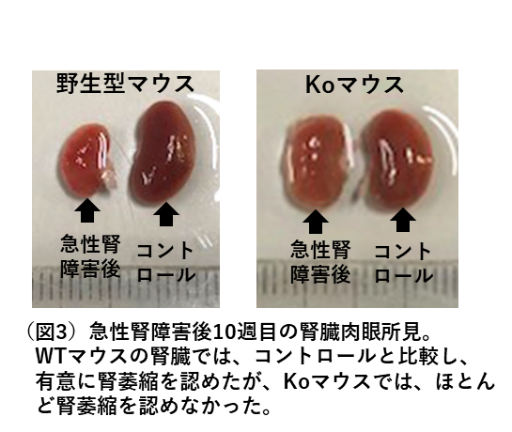
腎臓を栄養する腎動脈を遮断する虚血再灌流モデル(重度のAKIを発症し、その70日後に末期のCKDへ進展する)を野生型マウスとKOマウスに作成した結果、野生型マウスでは、著明な腎委縮と腎線維化を認めたのに対し、KOマウスでは、有意に腎委縮および腎線維化が抑制されたことを見出しました(図3.Fujita T, et al, n. Sci Rep, 11,982, 2021)。本研究は、すでにCKD治療薬として使用されている薬剤のさらなる可能性を明らかにするとともに、AKIからのCKD移行の抑制策として新たな提案を行うものです。
②糖尿病性腎臓病の進行抑制
糖尿病性腎臓病は、末期腎不全の原因となる主要な腎臓病として知られています。糖尿病に伴う高血糖に対して、様々な血糖降下薬がありますが、私たちは、グルカゴン様ペプチド-1 (Glucagon-like peptide-1, GLP-1) 受容体作動薬に着目しました。その理由は、腎臓においても、GLP-1受容体の発現が認められたことに加え、GLP-1受容体作動薬は、骨格筋へも好影響を及ぼす可能性があるからです(Yamada S, et al, Mol Cell Endocrinol. 539: 111472, 2021)。
ヒトの病態に極めて近い自然発症2型糖尿病モデルラット(Spontaneously Diabetic Torii fatty rats: SDT fatty rats)を使用し検討した結果、GLP-1受容体作動薬は、血糖と血圧とは非依存的に、糸球体内皮細胞の機能とオートファジーの維持を介して早期の糖尿病性腎臓病の進行を抑制する可能性が示されました(Yamada S, et al, Clin Exp Nephrol. 25: 365-375, 2021)。本研究では、骨格筋を意識した糖尿病性腎臓病治療薬として、GLP-1受容体作動薬の新たな可能性を明らかにしました(図4)。
テーマ3:運動による腎臓病の進行抑制機序の解明
近年、習慣的な走運動が肥満の改善や、血圧を低下させる等により、腎臓病へ好影響を与える可能性が指摘され、注目されています。私たちは、筑波大学の小崎先生、前田先生と共同研究を行い、自発的走運動が、高血圧より生じる腎臓病を軽減したことを報告しました(Kosaki K, Hypertension Res. 42:1518-1527, 2019 )。さらに、習慣的走運動の2型糖尿病による腎臓病への効果を、本学生理学の小倉裕司先生らとともに自然発症2型糖尿病モデルラット(SDT fatty rats)を使用し検討しました。その結果、トレッドミルを使用した走運動は、糸球体内皮細胞の機能維持および腎臓の脂質代謝改善により、血糖非依存的に、腎臓病の進行を抑制する可能性が示されました。
(Kotake H, et al, Kidney Blood Pressure Res. Accepted, 2021)。現在、骨格筋と腎臓の連関機序の解明を目指しております(図5)。


